 РНПЦ «Кардиология»
РНПЦ «Кардиология»
Д.Гончарик, ведущий научный сотрудник лаборатории нарушений ритма сердца, кандидат медицинских наук, доцент
Нерегулярное или ускоренное биение сердца называется аритмией. Существует много различных типов аритмии — от обычно безобидных предсердных экстрасистол до реально опасных для жизни пароксизмов быстрой желудочковой тахикардии. Эпизод остро начавшегося быстрого сердцебиения называется пароксизмом. Многие аритмии могут хорошо поддаваться лечению лекарственными препаратами либо исчезать после отдыха (отпуска), уменьшения употребления алкоголя, кофеина и отказа от курения.
*****
 Однако у некоторых пациентов аритмии отмечаются настолько часто, что мешают нормальной жизни либо не поддаются лечению лекарственными препаратами. В таких случаях современная кардиология обладает широким арсеналом высокоэффективных малоинвазивных и хирургических методов лечения. «Малоинвазивных» — означает, что устранение аритмии достигается при помощи специальных катетеров, которые вводятся внутрь сердца через сосуды ног, без разрезания грудной клетки и при этом пациент находится в сознании только под местной анестезией, не испытывая болевых ощущений.
Однако у некоторых пациентов аритмии отмечаются настолько часто, что мешают нормальной жизни либо не поддаются лечению лекарственными препаратами. В таких случаях современная кардиология обладает широким арсеналом высокоэффективных малоинвазивных и хирургических методов лечения. «Малоинвазивных» — означает, что устранение аритмии достигается при помощи специальных катетеров, которые вводятся внутрь сердца через сосуды ног, без разрезания грудной клетки и при этом пациент находится в сознании только под местной анестезией, не испытывая болевых ощущений.
Эта процедура называется аблацией — сложной высокотехнологичной операцией на сердце. В среднем она занимает несколько часов. Такие малоинвазивные операции являются самым эффективным методом лечения нарушений ритма сердца, поскольку позволяют пациентам полностью избавиться от аритмии.
Сначала пациенту через вены и/или артерию бедра под местной анестезией вводится несколько катетеров — тонких проводов, которые дают возможность записывать электрокардиограмму сердца прямо изнутри. Это нужно, чтобы правильно установить диагноз и тактику дальнейшего лечения. Врач может управлять движением кончика катетера внутри тела пациента при помощи специального устройства. Такие внутрисердечные кардиограммы, записанные из нескольких точек, позволяют наиболее точно установить диагноз аритмии и определить ее источник.
После того как врач определит точку в сердце, которая ответственна за аритмию, при помощи специального аблатирующего катетера ее можно устранить. Аблатирующий катетер отличается от других катетеров, вводимых внутрь сердца, тем, что его кончик может разогреваться до 45 — 60 С и «прижигать» источник аритмии.
У всех аблаций есть определенные риски, хотя они обычно не представляют особой опасности. К счастью, осложнения возникают только приблизительно у 1% пациентов. Наиболее распространенные виды аритмии, которые можно успешно устранить при помощи катетерной аблации за одну процедуру, — атриовентрикулярная узловая и некоторые другие предсердные тахикардии, трепетание и мерцание предсердий, WPW, некоторые виды желудочковых тахикардий. К сожалению, не все виды аритмий можно успешно устранить при помощи современных методов лечения, но наука и техника не стоят на месте и каждый год внедряются все новые технологии.
*****
 Одним из наиболее частых типов тахикардии (быстрого сердцебиения) у лиц молодого возраста является атриовентрикулярная узловая пароксизмальная тахикардия. При такой аритмии импульс «крутится по кругу» внутри атриовентрикулярного узла (соединения). Для предотвращения повторных пароксизмов тахикардии может потребоваться профилактический прием специальных лекарственных препаратов. Однако большинство пациентов не хотят принимать препараты длительно: прекращают их прием или принимают нерегулярно, поэтому приступы аритмии повторяются. Стойкого выздоровления пациентов, страдающих такой тахикардией, можно достичь методом прижигания (аблации). Для этого необходимо прижечь маленький участок в предсердиях в области АВ–соединения и таким образом разорвать кольцо, по которому «бегает» аритмия. После этого она полностью исчезает и пациент чувствует себя полностью здоровым человеком.
Одним из наиболее частых типов тахикардии (быстрого сердцебиения) у лиц молодого возраста является атриовентрикулярная узловая пароксизмальная тахикардия. При такой аритмии импульс «крутится по кругу» внутри атриовентрикулярного узла (соединения). Для предотвращения повторных пароксизмов тахикардии может потребоваться профилактический прием специальных лекарственных препаратов. Однако большинство пациентов не хотят принимать препараты длительно: прекращают их прием или принимают нерегулярно, поэтому приступы аритмии повторяются. Стойкого выздоровления пациентов, страдающих такой тахикардией, можно достичь методом прижигания (аблации). Для этого необходимо прижечь маленький участок в предсердиях в области АВ–соединения и таким образом разорвать кольцо, по которому «бегает» аритмия. После этого она полностью исчезает и пациент чувствует себя полностью здоровым человеком.
 Другой аритмией, заставляющей часто вызывать скорую помощь, является аритмия у пациентов с синдромом Вольфа — Паркинсона — Уайта (или синдром WPW). Синдром WPW представляет собой врожденный дефект — дополнительный аномальный путь проведения (помимо нормального атриовентрикулярного соединения), через который импульс также может проникать из предсердий в желудочки и наоборот, вызывая тяжелые нарушения ритма сердца. Некоторые из этих аритмий могут представлять реальную угрозу для жизни.
Другой аритмией, заставляющей часто вызывать скорую помощь, является аритмия у пациентов с синдромом Вольфа — Паркинсона — Уайта (или синдром WPW). Синдром WPW представляет собой врожденный дефект — дополнительный аномальный путь проведения (помимо нормального атриовентрикулярного соединения), через который импульс также может проникать из предсердий в желудочки и наоборот, вызывая тяжелые нарушения ритма сердца. Некоторые из этих аритмий могут представлять реальную угрозу для жизни.
Часто для предотвращения нарушений ритма сердца больным с синдромом WPW требуется прием специальных лекарственных препаратов. Следует отметить, что, хотя лекарства обычно и способны обеспечить некоторый контроль приступов аритмии, полного устранения симптомов с помощью одних только препаратов добиться невозможно. Поэтому многие врачи в качестве лучшего метода лечения рекомендуют проведение катетерной аблации.
Установить локализацию этого дополнительного пути часто непросто, однако современная компьютерная аппаратура позволяет значительно увеличить эффективность операций.
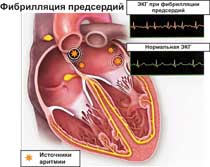 Одной из наиболее частых аритмий сердца у лиц среднего и пожилого возраста является фибрилляция предсердий. При фибрилляции предсердий (ФП) верхние камеры (предсердия) сердца сокращаются хаотически и нескоординированно (фибриллируют) с частотой приблизительно 400 раз в минуту. Этот хаотический сердечный ритм оказывает неблагоприятное воздействие на сердце, что в конечном итоге приводит к формированию сердечной недостаточности.
Одной из наиболее частых аритмий сердца у лиц среднего и пожилого возраста является фибрилляция предсердий. При фибрилляции предсердий (ФП) верхние камеры (предсердия) сердца сокращаются хаотически и нескоординированно (фибриллируют) с частотой приблизительно 400 раз в минуту. Этот хаотический сердечный ритм оказывает неблагоприятное воздействие на сердце, что в конечном итоге приводит к формированию сердечной недостаточности.
В большинстве случаев пациентов беспокоят сильное сердцебиение, головокружение, одышка и усталость. У некоторых мерцательная аритмия протекает совершенно бессимптомно. Коварство фибрилляции предсердий в том, что она может вызывать инсульты.
Вновь возникший эпизод аритмии называется пароксизмом. При длительном существовании пароксизма ФП в предсердиях могут образовываться сгустки крови (тромбы), которые с током крови попадают в артерии и вызывают их закупорку. Участок ткани, в который не поступает насыщенная кислородом кровь, умирает. Наиболее опасным является попадание тромбов в артерии головного мозга, что сопровождается инсультом. Для профилактики инсультов пациенты должны принимать препараты для разжижения крови — аспирин или варфарин.
Восстановления ритма у пациента с фибрилляцией предсердий можно добиться при помощи таблеток или внутривенного введения лекарств либо при помощи разряда электрического тока (электроимпульсная терапия).
Чрезвычайно важно не затягивать с восстановлением ритма, потому что при длительном существовании пароксизма это бывает непросто. Например, если пароксизм ФП у пациента сохраняется более 48 часов, то в сердце могут образовываться сгустки. Врач перед восстановлением ритма должен убедиться в том, что у пациента отсутствуют тромбы (сгустки крови) в полостях сердца. С этой целью выполняют чреспищеводную эхокардиографию (УЗИ сердца при помощи зонда, похожего на зонд для желудочного зондирования) либо назначают препарат варфарин на 3 — 4 недели непосредственно перед процедурой кардиоверсии для разжижения крови.
Несмотря на то что с помощью электрической кардиоверсии можно восстановить нормальный ритм сердца приблизительно у 90% пациентов, к сожалению, у значительной части пациентов в течение года по различным причинам ритм повторно нарушается. Если ФП неоднократно рецидивирует, врач решает, целесообразно ли повторное восстановление ритма в конкретной ситуации либо имеет смысл перевести ФП в постоянную (хроническую) форму.
У некоторых пациентов не удается удерживать ритм с помощью лекарств. Для них существуют современные хирургические и малоинвазивные методы лечения.
*****
 Хирургическая операция типа «лабиринт» выполняется под наркозом на остановленном сердце. Правое и левое предсердия разрезаются скальпелем, а затем сшиваются. Таким образом удается сформировать нормальный «путь» для распространения нормального ритма от предсердий на желудочки. Однако эта операция является сложной и требует разрезания грудной клетки.
Хирургическая операция типа «лабиринт» выполняется под наркозом на остановленном сердце. Правое и левое предсердия разрезаются скальпелем, а затем сшиваются. Таким образом удается сформировать нормальный «путь» для распространения нормального ритма от предсердий на желудочки. Однако эта операция является сложной и требует разрезания грудной клетки.
Врачи, обладающие опытом в лечении нарушений ритма сердца, постоянно разрабатывают новые методы выявления источников аритмии без разрезания грудной клетки (картирования) и прижигания источников фибрилляции предсердий так, чтобы ФП исчезла раз и навсегда.
Процедура картирования и прижигания стала использоваться с конца 1990–х годов, с каждым годом внедряются новые варианты. Во время процедуры аблации врачи при помощи специальных катетеров устраняют источники аритмии в предсердиях, а если таких участков слишком много, то «изолируют» их от здоровой ткани сердца путем нанесения круговых линий аблации. Это довольно сложная и долгая процедура, длящаяся несколько часов. Иногда ее проводят в несколько этапов. Преимущество данной инвазивной операции в том, что она проходит под местным обезболиванием; пациент находится в сознании, не требуется разрезать грудную клетку.
 В настоящее время наилучшие результаты достигаются при использовании специальной системы навигации катетера внутри полости сердца (система CARTO), которая позволяет управлять катетером, прижигающим аритмию, внутри полостей сердца с точностью до 1 мм. Этот катетер позволяет построить карту аритмии.
В настоящее время наилучшие результаты достигаются при использовании специальной системы навигации катетера внутри полости сердца (система CARTO), которая позволяет управлять катетером, прижигающим аритмию, внутри полостей сердца с точностью до 1 мм. Этот катетер позволяет построить карту аритмии.
Процедура более эффективна в отношении пациентов с частыми короткими пароксизмами ФП; эффективность в отношении длительно существующей ФП значительно ниже.
 Процедура аблации ФП не лишена рисков. Примерно у 2 — 3% пациентов наблюдаются серьезные осложнения в виде просачивания крови в области сердца (тампонада), инсульты, повреждение нервов, сужение легочных вен или образование отверстия между предсердиями и пищеводом (предсердно–пищеводная фистула). Многие из этих осложнений излечимы, но требуют, чтобы пациент находился в клинике в течение продолжительного периода времени.
Процедура аблации ФП не лишена рисков. Примерно у 2 — 3% пациентов наблюдаются серьезные осложнения в виде просачивания крови в области сердца (тампонада), инсульты, повреждение нервов, сужение легочных вен или образование отверстия между предсердиями и пищеводом (предсердно–пищеводная фистула). Многие из этих осложнений излечимы, но требуют, чтобы пациент находился в клинике в течение продолжительного периода времени.
Поэтому для принятия решения о целесообразности проведения процедуры врач взвешивает потенциальную пользу и возможные риски в отношении конкретного пациента, выбирая оптимальное для данного случая в настоящее время решение.
*****
Трепетание предсердий зачастую представляет собой родственную фибрилляции предсердий аритмию, при которой предсердия сокращаются с высокой частотой — до 200 — 300 сокращений в минуту, и этот быстрый ритм проводится на желудочки и заставляет их сокращаться с частотой 100 — 150 ударов в минуту. Это приводит к быстрому нарушению нормальной насосной функции сердца. Лечение трепетания предсердий при помощи лекарств обычно бывает неэффективным.
Лучшим методом лечения трепетания предсердий является аблация (прижигание), которая дает положительные результаты приблизительно у 90% пациентов.
Чрезмерно быстрое сердцебиение, источником которого является первичный очаг в желудочках сердца, называется желудочковой тахикардией (ЖТ). Эта аритмия часто представляет серьезную угрозу для жизни пациента, часто приводит к потере сознания и требует назначения специальных препаратов, использования инвазивных (аблации при помощи катетеров) или даже хирургических методов лечения.
Обычно тяжелые желудочковые тахикардии лечат при помощи подшивания под кожу специального устройства — имплантируемого кардиовертера–дефибриллятора (ИКД), который позволяет оборвать тяжелые приступы аритмии при помощи электрического разряда изнутри.
Некоторые формы желудочковой тахикардии представляют меньшую угрозу для жизни и наблюдаются у людей с почти нормальными показателями работы сердца. Хотя такие формы заболевания лечатся лекарственными средствами, можно добиться стойкого излечения при помощи процедуры аблации и избавить пациента от повторных срывов раз и навсегда. Сложные компьютерные системы позволяют создать карту возбуждения сердца во время такой тахикардии, что позволяет выявить ее источник.
 Нередко пароксизм желудочковой тахикардии переходит в еще более тяжелую аритмию — фибрилляцию желудочков (ФЖ), при которой сердце нескоординированно сокращается с такой высокой скоростью, что не в состоянии прокачивать кровь, а это равносильно остановке сердечной деятельности. При фибрилляции желудочков человек всегда теряет сознание.
Нередко пароксизм желудочковой тахикардии переходит в еще более тяжелую аритмию — фибрилляцию желудочков (ФЖ), при которой сердце нескоординированно сокращается с такой высокой скоростью, что не в состоянии прокачивать кровь, а это равносильно остановке сердечной деятельности. При фибрилляции желудочков человек всегда теряет сознание.
Существует множество причин возникновения ЖТ и ФЖ, но чаще всего это происходит из–за нарушения кровоснабжения сердечной мышцы вследствие сужения коронарных артерий или наличия рубцов в мышце сердца. Наиболее эффективным средством прекращения повторных пароксизмов фибрилляции желудочков (восстановления ритма) являются имплантируемые кардиовертеры–дефибрилляторы (ИКД).
ИКД — это имплантируемое устройство (сходное с кардиостимулятором), которое контролирует ритм сердца. В отличие от кардиостимулятора (который предотвращает чрезмерно редкое биение сердца) ИКД, кроме того, способен обнаружить и прервать чрезмерно быстрое сердцебиение — желудочковую тахикардию, а также фибрилляцию желудочков. В случае возникновения тяжелой аритмии кардиовертер–дефибриллятор отдает команду на восстановление нормального ритма (при помощи серии быстрых электрических импульсов или электрическим разрядом изнутри). Информация о каждом эпизоде может быть загружена при помощи программатора и может быть считана из памяти ИКД, не разрезая кожи. Клиника РНПЦ «Кардиология» обладает достаточным опытом в лечении таких пациентов.
В целом жизнь пациентов с ИКД почти не отличается от жизни других людей. Хотя ИКД успешно лечат ЖТ и ФЖ, но не предотвращают их, пациентам следует избегать ситуаций, когда они могут потерять сознание в опасной для жизни ситуации, например во время плавания без сопровождения и др. Если в момент разряда к больному прикоснется другой человек, то он может почувствовать небольшое кратковременное покалывание, но оно не представляет абсолютно никакой опасности. Современные ИКД работают в течение четырех–шести лет, прежде чем понадобится сменить генератор.
Электрическая система сердца
 Сердце имеет свою собственную электрическую (проводящую) систему, состоящую из генератора электрических импульсов — главного водителя ритма (синусовый узел) — и проводящих путей (атриовентрикулярного соединения, пучка Гиса и его ветвей), соединяющих всю электрическую цепь. Главный водитель ритма (синусовый узел), расположенный в правом предсердии, генерирует регулярные электрические импульсы с определенной частотой, как метроном. В ответ на каждый импульс происходит сокращение сердца в строгой последовательности — сначала предсердия, затем в норме через единственное соединение (атриовентрикулярное, в котором происходит его кратковременная задержка) импульс проходит на желудочки, распространяясь через систему волокон, заставляя желудочки сокращаться синхронно.
Сердце имеет свою собственную электрическую (проводящую) систему, состоящую из генератора электрических импульсов — главного водителя ритма (синусовый узел) — и проводящих путей (атриовентрикулярного соединения, пучка Гиса и его ветвей), соединяющих всю электрическую цепь. Главный водитель ритма (синусовый узел), расположенный в правом предсердии, генерирует регулярные электрические импульсы с определенной частотой, как метроном. В ответ на каждый импульс происходит сокращение сердца в строгой последовательности — сначала предсердия, затем в норме через единственное соединение (атриовентрикулярное, в котором происходит его кратковременная задержка) импульс проходит на желудочки, распространяясь через систему волокон, заставляя желудочки сокращаться синхронно.
Брадикардия и кардиостимуляция
 В состоянии покоя наше сердце сокращается примерно 50 — 90 ударов в минуту, хотя у спортсменов и пациентов, принимающих определенные лекарства, например бета–адреноблокаторы, сокращения могут быть медленнее. Частота сердечных сокращений повышается во время физических нагрузок, максимальный показатель сильно варьируется для разных людей.
В состоянии покоя наше сердце сокращается примерно 50 — 90 ударов в минуту, хотя у спортсменов и пациентов, принимающих определенные лекарства, например бета–адреноблокаторы, сокращения могут быть медленнее. Частота сердечных сокращений повышается во время физических нагрузок, максимальный показатель сильно варьируется для разных людей.
Замедление сокращений сердца (брадикардия) может проходить бессимптомно или приводить к проявлению приступов головокружения, потемнения в глазах, одышки или усталости. Брадикардия может возникать из–за проблем с основным водителем ритма сердца (синдром слабости синусового узла) либо задержки импульса в атриовентрикулярном соединении (блокада сердца).
Пациентам с блокадой сердца высокой степени и синдромом слабости синусового узла обычно подшивают кардиостимулятор.
Кардиостимуляторы
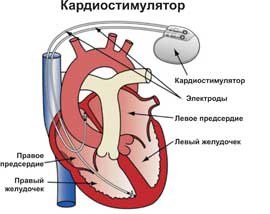 Кардиостимулятор — это вживляемое устройство, которое контролирует сердцебиение человека и не дает сердцу биться слишком медленно.
Кардиостимулятор — это вживляемое устройство, которое контролирует сердцебиение человека и не дает сердцу биться слишком медленно.
Он состоит из «генератора импульсов» (собственно кардиостимулятора), к которому присоединены один или два провода (электрода). Обычно кардиостимулятор подшивают под кожей или в мышце чуть ниже ключицы. Почти все современные кардиостимуляторы работают «по требованию», то есть включаются только при необходимости — при чрезмерно редком сердцебиении, чтобы задать правильный ритм. Все остальное время устройство только следит за собственным ритмом сердца пациента, не вмешиваясь в его работу.
В настоящее время существует много различных видов кардиостимуляторов. Белорусские клиники имеют все необходимые их типы. Существуют физиологические кардиостимуляторы: они могут распознавать, когда пациент спит или, наоборот, выполняет тяжелую работу. В ответ на нагрузку (быструю ходьбу или бег) стимулятор учащает ритм сердца, а ночью, напротив, работает еще медленнее, чем днем в состоянии покоя.
Срок службы современных кардиостимуляторов в стандартных условиях равен приблизительно 7 — 10 годам, но может быть и гораздо большим у конкретного пациента. Срок окончания службы батареи кардиостимулятора легко спрогнозировать при очередной плановой проверке стимулятора.
Кардиостимулятор не накладывает почти никаких ограничений на повседневную жизнь пациента. Бытовая техника и мобильные телефоны не мешают работе устройства, хотя не следует хранить мобильный телефон в кармане, расположенном рядом с кардиостимулятором.
Сердечная недостаточность
При тяжелых поражениях сердца различными заболеваниями его насосная функция постепенно снижается. При значительном снижении насосной функции сердце не в состоянии прокачивать нужное количество крови, что называется сердечной недостаточностью.
Большинство случаев сердечной недостаточности связано с тем, что главная насосная камера сердца (левый желудочек) не может сокращаться с достаточной силой, но при этом обычно правый и левый желудочки продолжают сокращаться синхронно (почти одновременно).
Ресинхронизирующий кардиостимулятор
 По мере нарастания сердечной недостаточности правый и левый желудочки начинают сокращаться неодновременно — сокращение левого желудочка или его части сильно запаздывает по отношению к правому желудочку. Несинхронное сокращение еще больше снижает эффективность насосной функции сердца. Для лечения таких пациентов используют специальные стимуляторы. Целью сердечной ресинхронизирующей терапии (CRT) является стимуляция желудочков таким образом, чтобы они сокращались одновременно, тем самым улучшается насосная функция сердца.
По мере нарастания сердечной недостаточности правый и левый желудочки начинают сокращаться неодновременно — сокращение левого желудочка или его части сильно запаздывает по отношению к правому желудочку. Несинхронное сокращение еще больше снижает эффективность насосной функции сердца. Для лечения таких пациентов используют специальные стимуляторы. Целью сердечной ресинхронизирующей терапии (CRT) является стимуляция желудочков таким образом, чтобы они сокращались одновременно, тем самым улучшается насосная функция сердца.
В целом процедура вживления похожа на процедуру имплантации обычного кардиостимулятора. Единственное отличие заключается в том, что вводится дополнительный электрод, чтобы задавать правильный ритм левому желудочку и синхронизировать работу правого и левого желудочков.
В настоящее время имплантация кардиостимуляторов, включая физиологические, выполняется во всех областных центрах Беларуси. Имплантация более сложных устройств — ресинхронизирующих кардиостимуляторов и кардиовертеров–дефибрилляторов — производится в республиканском центре РНПЦ «Кардиология».
Это важно!
Приступы головокружения и потери сознания
Примерно 30 — 50% людей переживают обморок или «потемнение в глазах» на том или ином этапе своей жизни. Обморок происходит по разным причинам, но непосредственной общей причиной обычно является внезапное снижение кровяного давления, что, в свою очередь, приводит к кратковременному сокращению кровотока и доставки кислорода в головной мозг.
Обычно, но не всегда человек непосредственно перед потерей сознания ощущает дурноту или головокружение, а также жалуется на потемнение в глазах, звон в ушах. К тому же могут наблюдаться тошнота, рвота, потливость и учащенное сердцебиение или замедленное биение сердца.
Обмороки среди людей различного возраста встречаются настолько часто, что многие не сразу воспринимают это как серьезную угрозу жизни и могут обращаться к врачу за профессиональной помощью только после серии обмороков, что является ошибкой.
Самый распространенный тип обморока — вследствие неправильного рефлекторного взаимодействия сердечно–сосудистой и нервной систем, в результате чего сердечно–сосудистая система выбирает неадекватную текущей ситуации частоту сердечных сокращений и степень расслабления кровеносных сосудов тела. Кроме так называемых функциональных, или «рефлекторных», форм обморока, пациенты могут также терять сознание вследствие органических заболеваний сердца: чрезмерно быстрого или медленного сердцебиения, нарушений функции сердечной мышцы или клапанов сердца, а также заболеваний нервной системы и передозировки препаратов, снижающих артериальное давление. Для дифференциальной диагностики обычно требуется снятие электрокардиограммы, а также ультразвуковое сканирование сердца или «эхокардиограмма» и т.д.
Врач может порекомендовать пациентам, которые жалуются на рецидивирующие «рефлекторные» обмороки, избегать определенных ситуаций, приводящих к обморокам (например, езды стоя в переполненной электричке в жаркую погоду), носить лечебные компрессионные чулки, назначить определенные препараты и в отдельных случаях — установить кардиостимулятор, если такие обмороки сопровождаются чрезмерным замедлением частоты сердечных сокращений.
Для диагностики заболевания сердечной мышцы и/или клапанов сердца предусмотрены определенные неинвазивные исследования, например 24–часовая непрерывная запись частоты сердечных сокращений и ритма с помощью ЭКГ (холтеровское мониторирование ЭКГ). В некоторых случаях могут потребоваться инвазивные исследования, например коронарография (катетеризация сердца) и/или специализированные исследования электрической системы сердца, известные как электрофизиологическое исследование, или ЭФИ.
У пациентов, страдающих органическим заболеванием мышцы сердца, обмороки часто происходят вследствие чрезмерно быстрого сердцебиения. В такой ситуации сердце просто не успевает выбрасывать количество крови, необходимое для обеспечения нормальной работы головного мозга, и врач может поставить вопрос о специальной операции на сердце для устранения или прижигания источника такой аритмии. В некоторых случаях может быть принято решение имплантировать под кожу специальный прибор, напоминающий кардиостимулятор, который будет восстанавливать чрезмерно быстрые сердцебиения при помощи разряда электрического тока изнутри (ИКД).
Главное, в случае возникновения обморока не следует дожидаться многократного его повторения (поскольку второй или третий может оказаться уже и последним), а быстро обратиться за помощью к специалисту.











