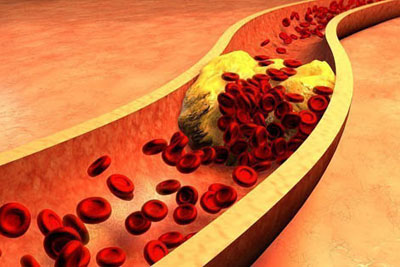
У здорового человека количество «хорошей» и «плохой» фракций холестерина находится в равновесии. Оно может быть нарушено под влиянием ряда неблагоприятных факторов — отягощенной наследственности, различных заболеваний, неправильного питания, низкой физической активности, нервного перенапряжения, переутомления и нарушения режима сна. Если уровень холестерина повышается, он превращается из помощника в недруга. Его избыточное скопление в стенках артерий постепенно суживает их просвет вплоть до полной закупорки. В результате нарушается доставка кислорода и питательных веществ к тому или иному органу (сердцу, головному мозгу, нижним конечностям и т.д.). Последствия хорошо известны — стенокардия и/или инфаркт миокарда, инсульт, боль при ходьбе в нижних конечностях и прочие осложнения атеросклероза. Смертность от его последствий лидирует среди прочих причин.
Чтобы узнать концентрацию холестерина в крови, используется биохимический анализ, который можно выполнить в любом медицинском учреждении. Только перед сдачей анализа следует не принимать пищу в течение 12 часов и ограничить себя в физических нагрузках. Ориентировочно нормальные значения общего холестерина у здорового человека не должны превышать 5 ммоль/л, а липопротеинов низкой плотности — не более 3 ммоль/л. При наличии сердечно–сосудистых заболеваний эти показатели должны быть ниже.
В основе профилактики нарушений липидного обмена лежат принципы здорового образа жизни: рациональное питание, физическая активность и отказ от вредных привычек. Даже если человек принимает лекарства для снижения уровня холестерина, приведенные ниже рекомендации все равно необходимо соблюдать. Ежедневно следует потреблять по меньшей мере 400 граммов овощей и фруктов, а также разнообразить свой рацион бобовыми, цельнозерновыми продуктами, орехами. Важно обеспечить поступление в организм ненасыщенных жирных кислот за счет жирных сортов морской рыбы (скумбрии, сельди, лосося) и небольшого количества (20 — 30 граммов в день) растительных масел (оливкового, подсолнечного, кукурузного и т.д.). Разумеется, стоит ограничить потребление простых углеводов и насыщенных жиров, а именно жирных сортов мяса, колбасных изделий, сала и жирных молочных продуктов (сливок, сливочного масла), маргарина и других трансжиров. Здоровое питание предполагает уменьшение количества потребляемой соли (до 5 граммов в сутки), для чего желательно отказаться от маринованных, соленых, копченых продуктов и консервов. Значительно полезнее не жареная, а отварная, тушеная или запеченная на гриле пища. И, конечно, не забывайте о двигательной активности: 3 — 5 километров пешком — тот минимум, без которого не должен пройти ваш день.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.