Для хирургов, работающих по большей части с тяжелыми хроническими пациентами, рождение ребенка — это действительно праздник.
В ожидании чудаВ отделение эндоваскулярной хирургии Минского городского научно-практического центра хирургии, трансплантологии и гематологии 34-летняя пациентка прибыла к семи утра. До этого она наблюдалась в РНПЦ «Мать и дитя». День обещает быть напряженным для всех — самой Анны, ее пока не рожденного младенца, врачей.
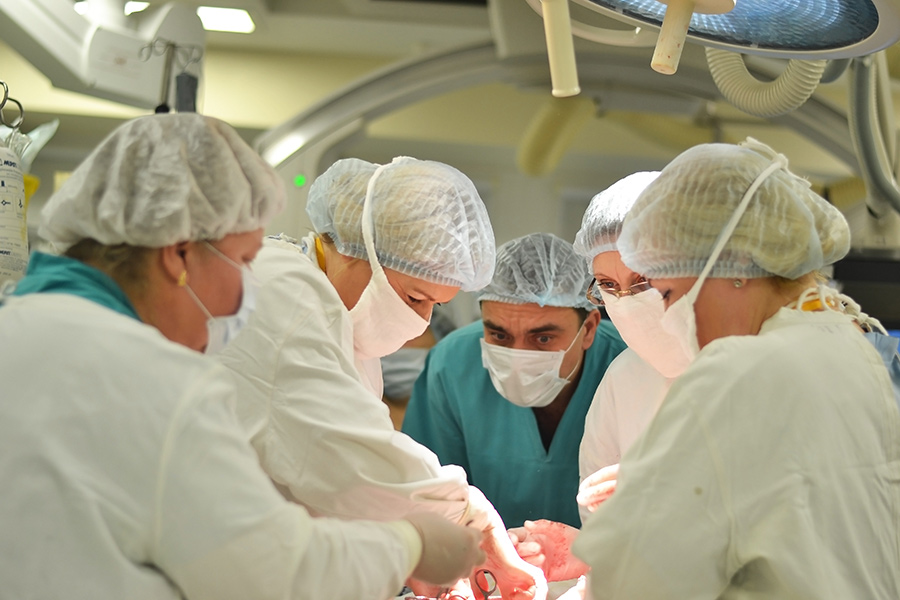
В течение часа женщину готовили к хирургическому вмешательству — и вот она на операционном столе. До доли секунды просчитывается подача наркоза, ведь до рождения малыша пациентка будет находиться в сознании. После ее переведут на аппарат ИВЛ.
— Пеленку снимите, — уверенным голосом командует хирург, и живот беременной тут же выглядывает из-под покрывала. Рука профессионала быстро обрабатывает кожу йодом. Не успеваю опомниться, как по живой ткани уже орудует наточенный скальпель.
Наверное, некоторые последующие нюансы стоит опустить из этических соображений. Единственное, что скажу: зрелище и вправду не для слабонервных. Мне приходилось до этого присутствовать при разных хирургических манипуляциях, но, поверьте, для зрителя неподготовленного такого рода операции — это настоящее испытание.

Сложно поверить, но раньше роженицы во время таких операций теряли 10—15 литров крови. Представьте только, это в 3—4 раза больше циркулирующего в организме ее объема! Сейчас на помощь гинекологам приходят эндоваскулярные хирурги. Они выполняют эмболизацию маточных артерий — малоинвазивным способом перекрывают кровоток сосудов, питающих «опасную» зону. В итоге кровопотеря выравнивается до стандартных во время обычного кесарева сечения.

Мальчик — богатырь! Полметра ростом и весом 3,850 кило.
Объединим усилияНа пару секунд в стерильном помещении воцарилась тишина. Ловкое движение врача — и операционная наполняется волнующим душу младенческим криком. На лицах — улыбки. Их не видно, потому как они под масками, но они есть — так улыбаться могут только врачи. Если акушерам-гинекологам к такому зрелищу не привыкать, то для хирургов, работающих по большей части с тяжелыми хроническими пациентами, рождение ребенка — это действительно праздник. Можете представить, что творилось в операционной, когда здесь на свет появилась двойня! Да, бывало и такое…
Неонатологическая бригада сразу подхватывает ребенка. Стандартная проверка состояния малыша — и специалисты помещают его в кювез. На такой вот
Читайте также
Казалось бы, чудо произошло — родился ребенок, а врачи продолжают в поте лица бороться за жизнь и здоровье его мамы. Светлана Нагибович, Татьяна Ващилина и Наталья Киселева — акушеры-гинекологи высшей квалификационной категории из РНПЦ «Мать и дитя» — несколько минут шепчутся и жестикулируют над пациенткой: оценивают общее поражение матки (к слову, у женщины это второе кесарево), степень врастания плаценты в орган, вероятность повторности патологии и определяются с дальнейшей тактикой лечения. В итоге приходят к решению: матка настолько повреждена, что удаление органа целесообразнее его корректировки. К сожалению, удалять матку приходится в 70 процентах подобных манипуляций. Причем зависит это не от количества кесаревых сечений, а от степени врастания плаценты и запущенности процесса.
Да, с одной стороны, в ряде случаев операция получается калечащей. А с другой — минимизируются грозные интраоперационные кровотечения, угрожающие жизни пациентки. Также нетронутыми остаются маточные придатки — а значит, практически не нарушается гормональный фон.
Этот сосудистый этап…
Итак, чтобы гинекологи могли спокойно работать с маткой, в данном случае не обойтись без приостановки кровотока. За дело берется дуэт эндоваскулярных хирургов — Дмитрий Юрлевич и Олег Козак. Все остальные покидают помещение. Дело в том, что эмболизация сосудов проводится под рентген-контролем и предусматривает специальное обмундирование в виде рентгенозащитного костюма весом до 12 килограммов.
Я наблюдаю за процессом через окно в предоперационном покое. Совсем скоро картинка происходящих ювелирных манипуляций в организме женщины отобразится на мониторах. Инструменты для эмболизации сосудов установлены в бедренной артерии пациентки еще до выполнения кесарева сечения. Это делается для того, чтобы сократить время от момента извлечения ребенка до эндоваскулярной остановки кровотечения.
Наблюдаю, как специальные катетеры продвигаются через бедренные артерии в маточные сосуды, после чего сюда вводится временный эмболизат для остановки в них кровотока. Затем в сосуды устанавливаются специальные баллоны, дополнительно перекрывающие их просвет.
Пока нижняя часть тела пациентки «обескровлена», акушеры-гинекологи работают над маткой. Удаление этого органа, между прочим, процесс длительный. На все про все у врачей уходит около часа. Затем специалистов снова сменяют эндоваскулярные хирурги: извлекают из сосудов вспомогательные баллоны, запускают кровоток по ногам и органам малого таза, оценивают общее состояние пациентки. А оно как раз таки стабильное, кровотечений нет — значит, можно зашивать раны и постепенно будить женщину.
КОМПЕТЕНТНО
Светлана НАГИБОВИЧ, главный внештатный акушер-гинеколог Минздрава:

Эндоваскулярную технологию при родоразрешении в случаях с врастанием плаценты мы стали применять с декабря 2015 года. В год через нас проходят около 20 рожениц. Это слишком малый поток пациентов для того, чтобы закупить в центр собственный ангиограф. Наc поддержал Минский городской научно-практический центр хирургии, трансплантологии и гематологии. Сейчас врачи имеют возможность работать в сухом поле, а женщина и ребенок в любом случае выживают.
В России, к примеру, не могут себе позволить поставить на поток этот метод из-за дороговизны. Кстати, в 15 процентах случаев мы работаем с недоношенными младенцами — оперируем с 36 недель. Вообще, последствия патологии для ребенка могут быть самые разные — и плацентарная недостаточность, и синдром задержки развития плода, и инфицирование, ребенок может погибнуть из-за кровотечения. Таких пациенток госпитализируют за несколько месяцев до операции, и при малейшем подозрении на отслойку плаценты происходит экстренное родоразрешение.
Дмитрий ЮРЛЕВИЧ, заведующий ангиографическим кабинетом Минского научно-практического центра хирургии, трансплантологии и гематологии:

В нашем центре выполняются множество подобных гибридных операций с использованием эндоваскулярных технологий и открытой хирургии: оперируем детей после трансплантации печени с сосудистыми проблемами, работаем с артериями нижних конечностей, применяем метод при хирургическом лечении миом матки, а также рака шейки матки. Сейчас мы начинаем использовать эндоваскулярный метод при лечении пациентов с инсультом. В планах также малоинвазивно (через прокол) протезировать сердечные клапаны.
veronulas@sb.by
Фото Антонины ХОТЕНКО.