– ЕСЛИ раньше пересадки для нас были новинкой, то сейчас — обыденное дело, выполняем их практически каждую неделю. «Сердечная» история, когда в груди застучали новые моторчики, взяла отсчет в 2009 году. Тогда мы были молоды, выезжали на забор органов, набирались опыта, — уточняет заместитель директора РНПЦ «Кардиология» доктор медицинских наук Сергей Спиридонов, который во многих подобных вмешательствах играет первую скрипку. — У истоков процессом руководил исключительно академик Юрий Островский — мэтр отечественной кардиохирургии, который и сегодня решает самые сложные стечения, консультирует коллег в непростых деталях.
Еще 11 лет назад не хватало последнего кирпичика в лечении сердечной недостаточности: умели побеждать недуг медикаментозно, стимуляцией желудочков или прибегая к операции, тем не менее оставалась группа пациентов, которым не могли помочь. Предстояло научиться трансплантировать сердце любой ценой. И даже не столько научиться, сколько выстроить систему поиска доноров. И именно тогда при большом участии директора РНПЦ хирургии, трансплантологии и гематологии Олега Руммо, который организовал службу координации по всей республике, в 2009 году начала одновременно развиваться пересадка печени, почек и сердца.
В судьбоносном процессе участвует большая команда. Первое ее звено — реаниматологи на местах, которые видят, что головной мозг потенциального донора погиб и дальнейшее лечение бесперспективно. Об этом они сообщают координаторам, те выезжают, осматривают, делают тесты, в том числе на апноэ. И если смерть головного мозга подтверждается, сообщают трансплантологам, тогда-то и приступают к делу кардиохирурги. Любой кирпичик в системе крайне важен, какой-то выпадает — рушится процесс. Но и это не вся история. Далеко не любой донор подходит реципиенту, здесь, что называется, должны все карты совпасть. Сердце, как и любой другой орган, подбирается по росту, весу, группе крови, иммунной совместимости, по кросс-матч-тесту изучается риск отторжения. Реципиентам с более распространенными группами крови (I и II), как правило, везет чаще. Но когда человек погибает и другого выхода нет, возможна разногруппная трансплантация.
Бригада забора отправляется в путь. Важный нюанс: ишемия моторчика лишь четыре часа, за это время нужно успеть сделать все от А до Я — привезти, пришить и запустить. Поэтому в отдаленные районы Беларуси, а биологические ткани «передвигаются» исключительно внутри страны, отправляется вертолет. Зачастую в бригаде врач ультразвуковой диагностики, оценивающий пригодность сердца для пересадки. Самый проблематичный после сложной операции — первый год.
— Из-за препаратов, подавляющих иммунитет, высок риск инфекции. Пока пациент под наблюдением — все под контролем, после выписки, случается, ведет себя раскованно. Из-за хорошего самочувствия отказывается от иммуносупрессий, пропускает приемы, заходит в места с большим скоплением народа и зарабатывает вирус, — расставляет акценты Сергей Спиридонов. — На втором году наиболее частая причина неблагоприятных исходов — кризы отторжения, с которыми в 70—80 процентах случаев мы справляться умеем, а вот участковые терапевты на местах из-за отсутствия подобного опыта — нет. Однако за 10-летнюю практику выживаемость трансплантируемых пациентов — 72 процента, и это хороший показатель, который чуть выше мировых.
ОТДЕЛЬНАЯ страница — дети, которые хоть и реже, но страдают кардиомиопатией подобно взрослым. При этой, чаще всего генетической, патологии плохо сокращается миокард, чему воспрепятствовать, помимо пересадки, практически невозможно. Многое зависит от тяжести состояния человека. Из-за сердечной недостаточности могут страдать другие органы, и понадобится долгосрочная реабилитация пациента, даже после решения проблем с сердцем. Как, например, у 12-летнего мальчишки, которому недавно имплантирован новый моторчик, но больной поступил к врачам таким изможденным, что пришлось его долговыхаживать. Впервые в РНПЦ «Кардиология» пересадили 11-летнему ребенку сердце в 2013-м. Буквально девять месяцев назад — 10-летней Даше Кирикович из Пинска, которая считает день операции своим вторым рождением.
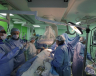
 Команда белорусских и литовских специалистов, которые впервые пересаживали сердце белорусскому пациенту. В центре — академик Юрий Островский.
Команда белорусских и литовских специалистов, которые впервые пересаживали сердце белорусскому пациенту. В центре — академик Юрий Островский.Сейчас хирурги подходят к ретрансплантации донорских органов. Первую такую операцию, которая прошла удачно, сделали в прошлом году. Почему чужеродные «детали» не навсегда? Берет свое иммунитет, однако период, во время которого можно благополучно прожить с чужеродным органом, у каждого свой и длится в среднем 10 лет. К примеру, американский миллиардер Рокфеллер перенес семь трансплантаций сердца, последнюю в 102 года. Причем сопоставимость по возрасту между донором и реципиентом, чего раньше строго придерживались, не имеет значения. Состояние моторчика зависит от генетики и образа жизни прежнего хозяина, как и сам человек, — в 50 может выглядеть на 30, а иной 30-летний чувствует себя как старик.
Рокфеллер к нашим врачам не обращался, а вот другие иностранцы — охотно. За земляками приоритет, но, как говорилось выше, сердце должно подойти, его нельзя от маленькой женщины пересадить крупному мужчине — не потянет. Нужна и совместимость иммунологическая. В таких случаях, когда белорусских кандидатов нет или у иностранца состояние намного тяжелее и граничит между жизнью и смертью, спасают вне очереди. Словом, подход индивидуален. Стоимость ниже по сравнению с мировыми ценами, а для белорусов — бесплатно. Однако и это не всегда мотивирует, некоторые пациенты не решаются на операции.
 Медсестра кардиохирургического отделения № 3 РНПЦ «Кардиология» Любовь Карпович измеряет давление.
Медсестра кардиохирургического отделения № 3 РНПЦ «Кардиология» Любовь Карпович измеряет давление.
Надежда Туровец из Мозыря — не из робкого десятка, ей удалили тромбы из легких. Это именно то вмешательство, которое сейчас осваивают наши специалисты вместе с немецкими коллегами. Женщина прежде мучилась одышкой, да так, что не могла подняться на второй этаж. Из-за нарушенного кровообращения и недостаточного насыщения крови кислородом болели, отекали и синели ноги. Надежда страдала 12 лет, а самой всего 42, с каждым годом состояние ухудшалось, однако операция все расставила на свои места. Емкость легких увеличилась, женщина расцвела.
С такой же патологией справились и у минчанки Натальи, которая мучилась 9 лет. Сегодня рада, что дышит и губы посветлели. Благодарна современной медицине, ведь прежде никто не брался за мелкие сосуды. С ее диагнозом вообще все хирургические манипуляции запрещались, даже для удаления зуба приходилось ложиться в стационар. На операцию мотивировал доктор, а еще личный пример соседки с пересаженным сердцем.
Елене Мороз из Полоцка протезировали митральный клапан и сделали пластику трехстворчатого, недавно перевелась из реанимации — около нее хлопочут медсестры.
На прощание Надежда, Наталья и Елена машут мне вслед и улыбаются: они обрели здоровье, как и 320 человек, получивших новую почку, 80 — печень и 46 пациентов с новым моторчиком в груди. И это лишь пересадки за 2019 год, не считая других операций, которых более 1700 на миллион белорусов.
basikirskaya@sb.by