Операции на сердце станут правилом без исключений к 2010 году
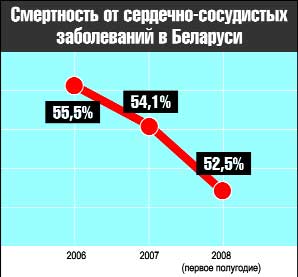
Высокие технологии — вероятно, уже не только отличительная, но и определяющая черта современной медицины. Прошли времена, когда доктор был вооружен стетоскопом, десятком–другим подручных средств на все случаи жизни да добрым словом. Сегодня наука подняла врачебное искусство на такую головокружительную высоту, о которой не все и не всегда имеют представление. Скажем, только на днях стало известно об уникальной операции белорусских кардиохирургов: они ювелирным образом извлекли гайку из правого желудочка сердца у одного из пострадавших при взрыве в ночь на 4 июля. Развитие белорусской кардиологии вообще и кардиохирургии в частности — одна из главных ставок Национальной программы демографической безопасности. Ведь своего главного противника медики давно знают в лицо — болезни сердечно–сосудистой системы. Они сводят в могилу каждого второго белоруса, причем в половине случаев — нежданно–негаданно. Станут ли сложные операции доступнее? Станут — обещает Минздрав. Когда и каким образом?
Точка отсчета
 До самого последнего времени кардиохирургические операции выполнялись лишь в двух клиниках: в РНПЦ «Кардиология» и в Гомельском кардиохирургическом диспансере. С начала года в Минске только на сердце и грудной аорте прошло более 1.600 операций, в Гомеле — почти 400. Причем почти в каждом втором случае речь шла о крупном, серьезном вмешательстве, при котором используется искусственное кровообращение (аортокоронарное шунтирование, имплантация кардиостимуляторов и т.д.). С одной стороны, шаг вперед, если вспомнить ситуацию семилетней давности (за целый год в общем и целом — всего 1.341 операция на сердце, практически вдвое меньше, чем в 2007–м). С другой — потребности Беларуси, по словам директора РНПЦ «Кардиология» Александра Мрочека, и того больше: 600 операций на 1 млн. населения. Еще год–полтора назад медики сетовали: даже в столице кардиохирургических вмешательств проводится в 8 (!) раз меньше, чем необходимо, плановую операцию люди ждут примерно полтора года, срочную — до 6 месяцев. Тогда же и было принято решение взяться за дело по–новому.
До самого последнего времени кардиохирургические операции выполнялись лишь в двух клиниках: в РНПЦ «Кардиология» и в Гомельском кардиохирургическом диспансере. С начала года в Минске только на сердце и грудной аорте прошло более 1.600 операций, в Гомеле — почти 400. Причем почти в каждом втором случае речь шла о крупном, серьезном вмешательстве, при котором используется искусственное кровообращение (аортокоронарное шунтирование, имплантация кардиостимуляторов и т.д.). С одной стороны, шаг вперед, если вспомнить ситуацию семилетней давности (за целый год в общем и целом — всего 1.341 операция на сердце, практически вдвое меньше, чем в 2007–м). С другой — потребности Беларуси, по словам директора РНПЦ «Кардиология» Александра Мрочека, и того больше: 600 операций на 1 млн. населения. Еще год–полтора назад медики сетовали: даже в столице кардиохирургических вмешательств проводится в 8 (!) раз меньше, чем необходимо, плановую операцию люди ждут примерно полтора года, срочную — до 6 месяцев. Тогда же и было принято решение взяться за дело по–новому.
Модель — «центробежная»
«Все страны изначально создавали собственную кардиохирургию централизованно, — рассказывает главный кардиохирург Минздрава профессор Юрий Островский. — Это был необходимый этап, поскольку невозможно сразу и повсеместно распространить такую высокотехнологичную помощь. Но со временем, когда был уже наработан опыт, все пошли по пути расширения, децентрализации, чтобы максимально приблизить такие технологии к населению. Именно этот этап переживает сегодня и наша страна». Но кардиохирурга невозможно взрастить в одночасье, тем более сразу столько специалистов, чтобы они «закрыли» всю работу на местах. А ведь еще потребуются специально обученные анестезиологи–реаниматологи, перфузиологи, специалисты функциональной диагностики, лабораторной службы, средний медперсонал! Сегодня на всю страну 7 хирургических бригад. Между тем перед медиками ставится очередная задача: в каждом регионе в обозримом будущем должно проводиться до 600 операций на сердце и сосудах. То есть, по некоторым подсчетам, нужно дополнительно по 2 — 3 бригады. Их будут готовить несколькими путями: и на базе РНПЦ «Кардиология», и при помощи зарубежных стажировок, и в ходе совместных выездных операций. «В среднем кардиохирург набирается опыта в течение 8 лет. Ведь как обычно идет этот процесс? Сначала будущие специалисты приезжают в Минск и оперируют в нашей бригаде, затем уже она приезжает в регион и участвует в совместной операции. Коллектив должен сработаться там, где он будет в дальнейшем работать, даже к месту привыкнуть, настолько это сложно психологически! — посвящает в нюансы подготовки Александр Мрочек. — Потом, постепенно, бригаде дается все большая и большая самостоятельность, пока мы вообще не прекращаем свой патронаж». Кстати говоря, в Гомеле кардиохирургия тоже начиналась когда–то с показательных уроков минчан, а сейчас местный диспансер — вполне самостоятельная клиника, к помощи наставников прибегает только в самых исключительных случаях.
Что будет?
По плану кардиохирургическая служба полноценно заработает во всех без исключения областях в 2010 году. И если удастся воплотить все задуманное, то лист ожидания на операцию сократится как минимум вчетверо. Ведь трехмесячная очередь — нормальная практика для всех стран Западной Европы. На сегодня же ситуация выглядит таким образом:
В Витебске: бригада под руководством профессора Островского провела уже 19 операций, местные кардиохирурги начинают работать самостоятельно.
В Могилеве: прошли операции на работающем сердце.
В Бресте: прошла операция на открытом сердце, готовы современные операционные, осталось закончить реконструкцию кардиохирургического отделения.
В Гродно: возводится кардиохирургический корпус.
В Гомеле: за счет китайского кредита делается пристройка, где разместятся новые операционные с ламинарными потоками.
 Очень может быть, что спустя два года кардиохирурги порадуют пациентов и какими–то принципиальными новинками. Допустим, операциями с использованием специальной, поддерживающей сердце сетки, которая не дает ему дальше расширяться. Это ноу–хау, которое РНПЦ «Кардиология» помог сконструировать Витебский технологический институт, для пациентов, вышедших на «финишную прямую», — реальная альтернатива трансплантации. Ее срок, как известно, уже тоже намечен: первый квартал 2009 года. Комиссия Минздрава определяется с первоочередными закупками. Подписан график стажировок: наши кардиохирургические бригады будут обучать в Чехии и Германии, свои услуги предлагают финские специалисты. Кроме того, подписан договор с Сантаришскими клиниками больницы Вильнюсского университета, где ежегодно проводится около 20 пересадок сердца. По мнению Александра Мрочека, помощь Литвы может пригодиться как никакая другая. Трансплантация проходит в кратчайшие сроки: кардиохирурги должны уложиться максимум в 4 часа. И только литовские специалисты в случае чего успеют прибыть вовремя...
Очень может быть, что спустя два года кардиохирурги порадуют пациентов и какими–то принципиальными новинками. Допустим, операциями с использованием специальной, поддерживающей сердце сетки, которая не дает ему дальше расширяться. Это ноу–хау, которое РНПЦ «Кардиология» помог сконструировать Витебский технологический институт, для пациентов, вышедших на «финишную прямую», — реальная альтернатива трансплантации. Ее срок, как известно, уже тоже намечен: первый квартал 2009 года. Комиссия Минздрава определяется с первоочередными закупками. Подписан график стажировок: наши кардиохирургические бригады будут обучать в Чехии и Германии, свои услуги предлагают финские специалисты. Кроме того, подписан договор с Сантаришскими клиниками больницы Вильнюсского университета, где ежегодно проводится около 20 пересадок сердца. По мнению Александра Мрочека, помощь Литвы может пригодиться как никакая другая. Трансплантация проходит в кратчайшие сроки: кардиохирурги должны уложиться максимум в 4 часа. И только литовские специалисты в случае чего успеют прибыть вовремя...












